El Ayuntamiento de Madrid lleva trabajando en la prevención del deterioro cognitivo más de 30 años
También trabajamos la prevención del deterioro cognitivo desde toda la red de Centros Municipales de Salud comunitaria
Centro de Prevención del Deterioro Cognitivo




Madrid Salud trabaja en la prevención del deterioro cognitivo mediante la evaluación y el entrenamiento de memoria desde 1994.
El Centro de Prevención del Deterioro Cognitivo fue inaugurado el 29 de Mayo de 2006 y pertenece al Servicio de Prevención y Promoción de la Salud de Madrid Salud del Ayuntamiento de Madrid.
Los objetivos fundamentales del centro son el diagnóstico precoz y el tratamiento de las personas que tienen Deterioro Cognitivo Leve. Por lo que su orientación es preventiva.
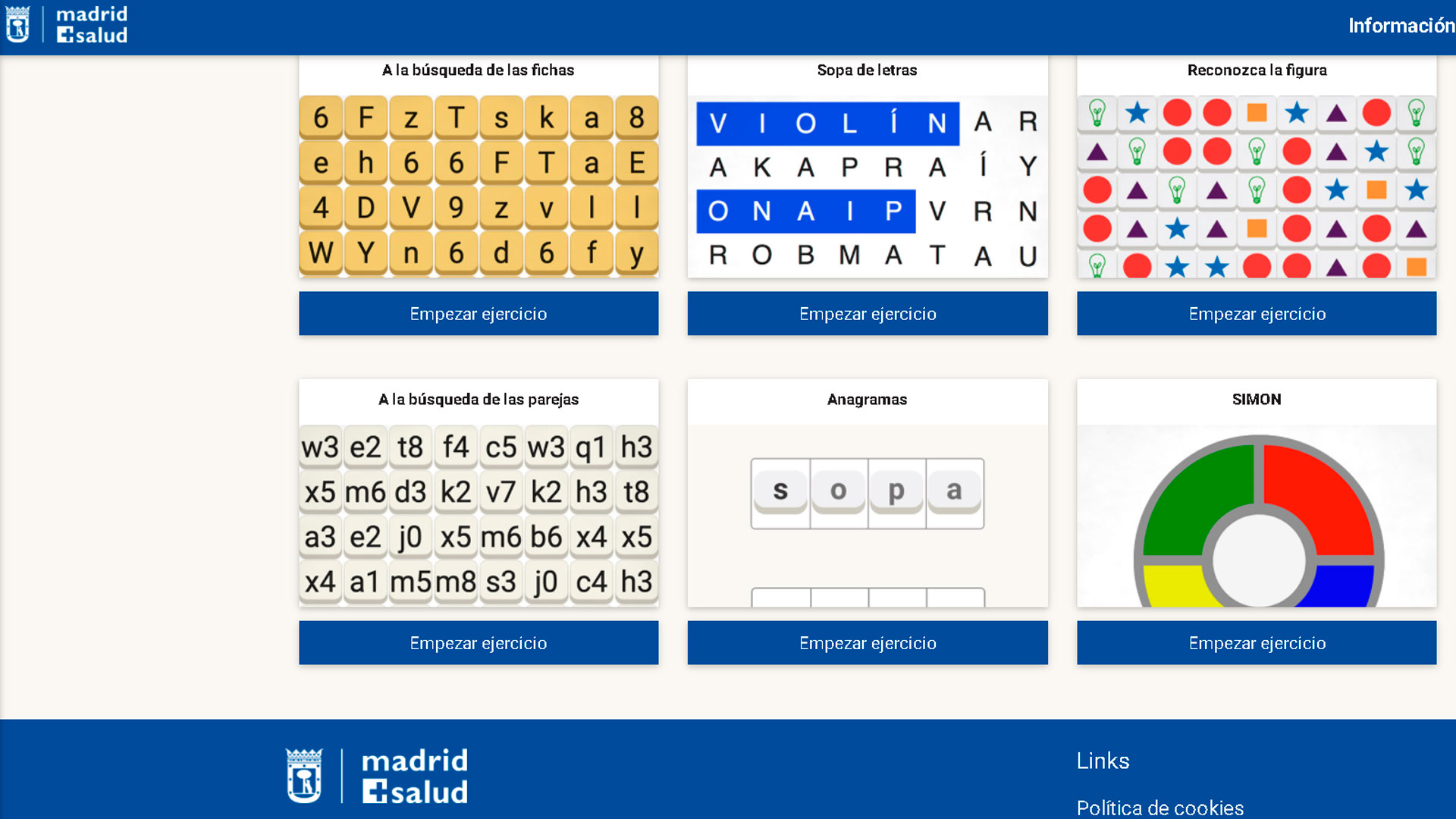
Ejercicios Interactivos. Mejora la memoria
Para saber cómo acceder a los ejercicios interactivos en ordenador, tablet o móvil, pinchar en: ver vídeo
Para acceder a los ejercicios pinchar en la imagen
Si está interesado en recibir la versión Mejora la memoria Septiembre 2021 mande un correo a mspcognitiva@madrid.es
Estimulación cognitiva por teléfono
Cuadernillos periódicos de estimulación cognitiva
Ejercicios orales de estimulación cognitiva y bienestar emocional
SERIE de Cuadernos de ejercicios (más de 100 páginas)
Nuestro centro. Conócenos
Dirección: C/ Montesa, 22 (Edificio B) 28006 MADRID
Teléfono: +34 915 885 801/10
Email: mspcognitiva@madrid.es
Transporte:
Bus: 1 , 2 , 12 , 21 , 43 , 48 , 53 , 56 , 74 , 146 , 210 , C
Metro: Manuel Becerra
Horario de atención al público
Horario de invierno
Lunes, miércoles y viernes de 9 a 14 horas
Martes y jueves de 10 a 14 horas
Semana de San Isidro: 8:30 a 14 horas
Horario de verano (antes de acudir, póngase en contacto telefónico con el centro)
Del 15 de junio al 15 de septiembre: de 8:30 a 14 horas.
- Quién puede acudir
- Actividades
- Recursos sociales
- Cómo mejorar la memoria
- Formación
- Investigación
- Carta de servicios
El Centro de Prevención del Deterioro Cognitivo fue inaugurado el 29 de Mayo de 2006. El Centro pertenece al Servicio de Prevención y Promoción de la Salud y Salud Ambiental del Instituto de Salud Pública de Madrid Salud. (Ayuntamiento de Madrid).
Su objetivo fundamental es el diagnóstico precoz y el tratamiento de las personas que tienen Deterioro Cognitivo Leve.
Su orientación es preventiva, de ahí su nombre: Centro de Prevención de Deterioro Cognitivo y a esta prevención van dirigidas sus actividades.
La población a la que se dirige es:
- Personas mayores de 65 años para evaluar su memoria y detectar de forma precoz trastornos de memoria relacionadas con la edad o Deterioro Cognitivo Leve.
- Familiares de los pacientes con Deterioro Cognitivo
- No son usuarios del centro: pacientes con alteración cognitiva por Traumatismo craneoencefálico, accidentes cerebrovasculares, cirugía de cerebro por cualquier causa, etc.
- Tampoco se realizan intervención en los casos de demencia (Alzheimer u otras) o de personas que tengan tratamiento para la demencia
- El Centro no realiza informes para dependencia, ni otros similares.
Profesionales
El Centro está formado por un equipo interdisciplinar de profesionales: Neurología, Neuropsicología, Psiquiatría, Psicología, Medicina General, Enfermería, Trabajo Social, Terapeuta Ocupacional, Auxiliar Sanitario, Administración
Cartera de servicios
- Evaluación neuropsicológica.
- Evaluación neurológica y psiquiátrica
- Evaluación social. Información de recursos y prestaciones
- Análisis clínicos habituales y específicos
- Pruebas de imagen (RMN)
- Diagnóstico -Informe Clínico
- Estimulación cognitiva grupal
- Estimulación cognitiva con ordenador
- Estimulación cognitiva individual en el domicilio
- Orientación terapéutica farmacológica
- Educación para la Salud individual y grupal
- Información-Orientación (usuarios/ familiares)
- Seguimiento del Proceso
1. Evaluación
Se realiza la historia clínica y las pruebas de evaluación necesarias con el fin de diagnosticar alteraciones de memoria.
La valoración incluye: recogida de datos personales, antece
Se realizan evaluaciones de seguimiento que, según cada caso, pueden ser a los 6 meses, al año o a los dos años.
Evaluación clínica o neuropsicológica:
Se hace una primera evaluación para detectar alteraciones de memoria o de otras funciones cognitivas. Se valora también si los problemas de memoria por los que se ha venido a consulta son normales para la edad. Si existen alteraciones, se realiza una evaluación más específica y detallada para determinar el grado del trastorno, las causas y las posibilidades de tratamiento.
1: Evaluación neuropsicológica básica. Se utilizan test de cribado y pruebas de memoria.
- Los tests de cribado están diseñados para evaluar de modo global y en un tiempo generalmente breve, si el sujeto presenta o no deterioro cognitivo.
- En la evaluación utilizamos:
- Mini Mental State Examination (MMSE) y su variante el Miniexamen Cognoscitivo (MEC).
- Test de los 7-minutos.
- Test del reloj.
- Lista de palabras de Wechsler
- Evaluación de la memoria: Se realiza una primera evaluación de la memoria y la capacidad de aprendizaje.
2: Evaluación específica: Evaluación neuropsicológica.
La evaluación neuropsicológica más exhaustiva se realiza mediante la aplicación de test específicos y baterías:
– Los test específicos están diseñados para evaluar una función cognitiva concreta como puede ser:
– Memoria.
– Lenguaje.
– Funciones ejecutivas.
– Atención, etc.
Las baterías de evaluación global por el contrario son un conjunto de pruebas muy extensas que incluyen la valoración de casi todas las funciones cognitivas dando resultados globales y detallados del sujeto.
La combinación de estos test se convierte en una herramienta muy potente para evaluar el estado cognitivo del sujeto y poder llegar a un diagnóstico certero que permita un tratamiento individualizado.
Entrenamiento de Memoria grupal para personas con alteración de la memoria asociada a la edad
Se realiza con el método UMAM y en las sesiones se desarrolla formación en Educación para la Salud con el fin de prevenir el deterioro cognitivo, se da información sobre el funcionamiento de la memoria, conocimiento de estrategias de memoria y solución de olvidos cotidianos, ejercicios de atención, memoria, lenguaje.
- Actividad en grupo
- Duración: 12 sesiones.
- 2 días por semana.
- Cada sesión tiene una duración de hora y media
- 18 personas por grupo
- Tres posibilidades de horario (dos por la mañana y uno por la tarde).
- Se realizan unos 14 grupos al año.
Para saber más del Método UMAM: pinche aquí
Estimulación cognitiva grupal para Deterioro Cognitivo Leve.
Se dirige a personas con Deterioro Cognitivo Leve. Se realiza a través de la ejecución de un programa diseñado en nuestro centro que incluye actividades orientadas a mantener y mejorar las funciones cognitivas del paciente, así mismo la aplicación de estrategias para potenciar las habilidades necesarias para las actividades de la vida diaria y mantener la autonomía del paciente.
Condiciones de acceso a los grupos: deterioro cognitivo leve (la indicación la hace siempre un profesional del centro)
Formato del Programa:
- Actividad en grupo
- Duración: 18 ó 30 sesiones
- Cada sesión tiene una duración de hora y media
- 3 días por semana
- Alrededor de 15 personas por grupo
- Tres posibilidades de horario de mañana.
- Se realizan alrededor de 18 grupos al año
Estimulación cognitiva con Ordenador
Se dirige a personas con Deterioro Cognitivo Leve. La estimulación cognitiva por ordenador consiste en la ejecución de un programa informático, que incluye ejercicios para trabajar las distintas áreas cognitivas: memoria, cálculo, lenguaje, gnosias y atención. Se trabaja en diferentes niveles de complejidad según la capacidad de respuesta de cada usuario. Cada usuario trabaja en un ordenador de forma individual. Se dispone de una sala con diez ordenadores para que puedan trabajar diez personas a la vez.
Condiciones de acceso a los grupos: deterioro cognitivo leve (la indicación la hace siempre un profesional del centro)
Formato del Programa:
- Actividad individual
- Duración: 24 sesiones, 2 ó 3 días por semana
- 10 personas por grupo
- Cada sesión tiene una duración 40 minutos
- Cinco posibilidades de horario.
- Se realizan unos 30 grupos al año.
r sus familiares. Los ejercicios se programan de modo individual, se les explica en una consulta personal o con la familia y se les indican objetivos y ejercicios para un periodo variable (varios meses). Al final de este periodo vuelven a la consulta para control y nuevo planteamiento. Uno de los objetivos es la implicación de la familia.
¿Qué son los cuadernos de ejercicios?
Estos cuadernos son una ayuda para que el usuario realice estimulación cognitiva en su propio domicilio. La estimulación cognitiva ha demostrado científicamente ser eficaz en el tratamiento de los problemas de memoria asociados al envejecimiento. En estos cuadernos encontrará multitud de tareas de atención, memoria, lenguaje, razonamiento, cálculo y etc.
¿Cómo debo utilizarlos?
Son cuadernos de unas 100 páginas que tienen un formato para estimulación cognitiva sistemática. Una parte de cada hoja incluye: ejercicio de orientación temporal (unas preguntas sobre el día, mes, año, etc.), ejercicio lectura y escritura (unas líneas para escribir sobre una noticia actual), ejercicio de atención, ejercicio de visuoespacial y alternativamente un ejercicio de cálculo o de lenguaje. Por la otra cara, cada hoja incluye tareas de atención, memoria, lenguaje, razonamiento, cálculo y etc. Unos ejercicios son más sencillos que otros, quizá necesite unos días más tiempo que otros. Por ello, se recomienda hacer los ejercicios con tranquilidad y sin prisa; solicitando ayuda a un familiar o cuidador cuando sea necesario, especialmente durante los primeros días. Conviene utilizar siempre un lápiz y tener cerca una goma de borrar. La idea es crear un hábito de trabajo y se recomienda realizar los ejercicios diariamente a la misma hora y en el mismo lugar.
Estos Cuadernos deben ser una herramienta más dentro de la intervención no farmacológica dirigida a las personas con problemas cognitivos o deterioro cognitivo leve y son complementarios a la participación en grupos u otras actividades de entrenamiento y estimulación por lo que recomendamos un seguimiento por profesionales de este ámbito.
Se recomienda participar en otras actividades que promueven el envejecimiento activo y saludable: realizar ejercicio físico, visitas culturales, actividades de ocio y tiempo libre, fomento de relaciones familiares y sociales, etc. En todas ellas la interacción promueve el mantenimiento de las habilidades cognitivas y enlentece el proceso de deterioro.
- Los Cuadernos tienen un número en función de su año de edición y son de distinta dificultad:
- 3 y 4 (dificultad media)
- 5 y 7 (dificultad baja)
- 6 (dificultad alta)
- 8 (centrado en actividades de la vida diaria)
- Nota:
Estos cuadernos son para utilización de los usuarios del Centro, no se encuentran a la venta. En la web se presentan para poder descargarse los cuadernos 3,4, 5, 6 y 7. El 1 y el 2 se entregan exclusivamente a los usuarios del centro según el criterio del profesional que atiende a cada usuario.
Recuerde: Todo lo que se ejercita , se mejora; lo que no se ejercita, se pierde
Charlas-coloquio para familiares.
Entre las actividades de Educación para la Salud se encuentran las charlas-coloquio dirigidas a los familiares de los pacientes que acuden al Centro. Se realizan dos charlas con los siguientes contenidos:
- ORIENTACION FAMILIAR EN EL DETERIORO COGNITIVO Y SU EVOLUCIÓN. Papel del Centro en el marco de la prevención en Madrid Salud: recursos y objetivos del centro. Qué es el deterioro cognitivo, tipos de deterioro y progresión. Qué es la Demencia y la enfermedad de Alzheimer: datos epidemiológicos, factores de riesgo modificables, factores protectores que pueden retrasar la evolución; cómo progresa la enfermedad y manejo de los cambios cognitivos, conductuales y funcionales; cómo pueden ayudar los familiares o cuidadores en la evolución del deterioro; cómo mejorar el trato con el paciente, cómo adaptar la casa y el entorno. Tipos de tratamiento: farmacológicos y no farmacológicos, Información sobre recursos sociales y aspectos jurídicos.
- ORIENTACION FAMILIAR PARA REALIZAR ESTIMULACIÓN COGNITIVA EN EL DOMICILIO. Papel del Centro en el marco de la prevención en Madrid Salud. Documentos y cuadernos para realizar la estimulación. Papel del familiar o cuidador para fomentar, mantener y controlar la actividad. Seguimiento. Estimulación cognitiva en el domicilio: estimulación de las diferentes áreas cognitivas, como favorecer el trabajo de estimulación, cómo deben actuar en este sentido los familiares. Prevención del deterioro,
Formato del Programa:
- Orientación para los familiares de los mayores que asisten a este centro
- Se realizan el último miércoles de cada mes en horario de tarde, a las 16 horas (EXCEPTO Julio y Agosto; en Diciembre se indica la fecha concreta).
- Duración: dos horas
- Límite: hasta completar aforo
- Nota: No se debe llamar para solicitar asistencia. Es asistencia libre sin cita.
Colaboraciones y Actividades a demanda
Si usted pertenece a alguna organización de mayores (pensionistas, etc.) puede solicitar nuestra colaboración para organizar actividades de educación para la salud relacionadas con la memoria y el deterioro cognitivo. Puede contactar con nosotros en los teléfonos o el correo electrónico arriba indicados.
Podemos participar en:
- Cursos para formación de cuidadores, voluntarios,…
- Charlas-Coloquio
- Jornadas sobre mayores
- Jornadas sobre Memoria
- Talleres de memoria o estimulación cognitiva
- Etc.
En la entrevista de valoración social, se informa a los usuarios y familiares de los distintos recursos y prestaciones pertenecientes al Ayuntamiento de Madrid, Comunidad de Madrid, Imserso, Asociaciones de familiares, etc.
En el Ayuntamiento de Madrid, los Centro de Servicios Sociales de cada Distrito informan y gestionan los recursos y programas destinados a la población mayor de 65 años de dicho Distrito.
Puede solicitar información del centro que le corresponde en función de su domicilio en el 010LíneaMadrid.
En los Centros de Servicios Sociales puede informarse de todo lo referente a:
- Ley de Dependencia
- Teleasistencia.
- Ayuda a Domicilio
- Centros Municipales de Mayores
- Centros de Día de Físicos-Relacionales
- Centros de Día de Alzheimer y otras Demencias.
- Apartamentos Municipales para mayores
- Residencias
- Fisioterapia Preventiva
- Programa de ejercicio físico saludable
- Programa “Vive y Convive”
- Programa “Respiro familiar fin de semana”
- Programa “CUIDANDO AL CUIDADOR”, destinado a familiares y cuidadores principales de personas con alguna dependencia
- Voluntariado Social
El Ayuntamiento de Madrid ha creado un Centro de día de Alzheimer de inicio temprano para enfermos menores de 60 años con Alzheimer y otras demencias. Para información: 010 LíneaMadrid.
En el Municipio de Madrid, los usuarios con diagnóstico de demencia y sus familiares cuentan con el apoyo de Entidades que pueden facilitarle información y asesoramiento, así como prestaciones de apoyo psicológico, atención a domicilio, grupos de autoayuda, cursos de formación, etc.
- Confederación Española de Alzheimer (CEAFA), C/ Pedro Alcatarena nº 3 Bajo – 31014 Pamplona (Navarra); Tfno: 948 17 45 17; ceafa@ceafa.es; www.ceafa.es
- Fundación Alzheimer España. Avda Daroca, nº 80 Local 28017; Tfno.: 91 343 11 65/75; administracion@alzfae.org.
Consejos básicos de salud para evitar el Deterioro Cognitivo
Hay varias recomendaciones que son adecuadas para la salud en general y para prevenir el Deterioro Cognitivo en particular. Todas ellas tienen que ver con el estilo de vida:
Actividad física:
- Debe hacer regularmente actividad física, como caminar una o dos horas diarias,
- Haga deporte moderado como gimnasia, natación o cualquier otro tipo.
- No abandone las actividades diarias es decir, lo que hace o debe hacer cada día obligatoriamente (las actividades de casa, la compra, etc.).
- Es muy conveniente realizar actividades de ocio (viajes, salidas al campo, manualidades, pintura,…),
- Evite el sedentarismo.
Actividad mental:
- Todos los días lea libros o revistas o la prensa diaria .
- Siga diariamente los informativos de la radio o televisión.
- Participe en juegos de mesa, hagar pasatiempos.
- Acuda a actividades culturales (cine, teatro, exposiciones, conferencias, coloquios,…).
- Fomente y mantenga sus aficiones o hobbies
Mantener relaciones sociales:
- Participe en actividades sociales (reuniones, centros sociales,….).
- Colaborar con organizaciones, asociaciones o voluntariados.
- No se aísle.
Dieta : Mantenga una dieta saludable. Coma frutas, hortalizas y frutos secos. Evite las grasas. Coma más pescado, sobre todo pescado azul.
Cuidado general de los sentidos : Revise la vista y el oído con frecuencia y utilice las gafas o el audífono. Se necesitan para evitar el aislamiento social.
Recomendaciones para mantener activa su memoria
Le presentamos algunas recomendaciones muy útiles para que la memoria siga siendo un instrumento eficaz en su vida, para que esté activa y con buen rendimiento:
- Fíjese en sus fallos de memoria e intente buscar soluciones concretas sobre todo para los más frecuentes.
- Preste atención a la tarea que realiza: evite hacer varias cosas a la vez. Recuerde que “La Atención es la puerta de la Memoria”.
- Cuando realice acciones muy habituales como apagar el gas, la luz, cerrar la puerta,… preste atención y diga en alto lo que está haciendo: “Estoy apagando el gas”.
- Si le dan un recado, repítalo hasta aprenderlo.
- Relacione lo que quiere recordar con algo que ya conoce: por ejemplo, para recordar el nombre de Rosa o de Alonso lo puede asociar a su amiga “Rosa” o con el deportista Alonso, para acordarse del número 2512 lo puede asociar con el día de Navidad (25) que está en Diciembre (12).
- Haga imágenes de lo que quiere recordar, “como si creara una película”: para acordarse de comprar el pan, visualice mentalmente el recorrido, si le están contando una historia imagínesela como si la estuviera viendo.
- Repase mentalmente al final del día lo que ha hecho durante el mismo y las cosas pendientes de hacer.
- Realice ejercicios de estimulación mental: pasatiempos (sopas de letras, palabras cruzadas, “sudoku”, crucigramas, autodefinidos, búsqueda de errores), juegos de mesa (cartas, dominó, parchís, oca, ajedrez , etc.)
- Practique el lenguaje: intégrese en las conversaciones, describa lo que ve en una habitación, por la ventana, en una fotografía, cuadro,…; haga palabras encadenadas, categorías de palabras, etc.
- Realice cálculos mentales: el coste de la compra, haga cuentas o series numéricas (ejemplo reste de 3 en 3 o de 7 en 7 desde 247).
- Y sobre todo no olvide:
- Lea todos los días (periódicos, revistas, libros)
- Siga atentamente cada día los informativos de radio o televisión
FORMACION
Para profesionales:
1. Curso de Evaluación y Entrenamiento de Memoria método UMAM.
Este curso que se realiza de modo periódico va dirigido a todos los profesionales que trabajan con personas mayores. Pretende formar a estos profesionales en el Programa de Memoria. Este Programa tiene como objetivo evaluar la función cognitiva global y el rendimiento en memoria y mejorar la calidad de vida de los mayores a través del entrenamiento y mejora de la memoria. El Programa se basa en la actividad de los profesionales de Madrid Salud: se han realizado cerca de mil grupos y se han entrenado más de 10.000 personas. Los grupos de entrenamiento en el método UMAM también se realizan en el Centro de Prevención del Deterioro Cognitivo desde 2006.
Muchos profesionales han demostrado su interés por formarse en el programa de entrenamiento de memoria que sigue este método por lo que ya se han realizado numerosos cursos. El Curso de Evaluación y Entrenamiento de Memoria (Método UMAM) se realiza todos los años. Las plazas en 2021 están limitadas a 20 alumnos por cuestiones de aforo. La formación es teórica y práctica, además se entregan todos los documentos necesarios para poner en marcha el Programa en cualquier centro:
- Libro del Programa de Memoria
- Manual de Evaluación y Entrenamiento
- Cuaderno de Entrenamiento
- Cuadernos de ejercicios de memoria 1 y 2
- Manual de Recomendaciones para mejorar la memoria
- Láminas para el Entrenamiento
- Diálogos para la memoria con CD-ROM
El curso está acreditado por la Comisión de Formación continuada de la de las Profesiones Sanitarias de la Comunidad de Madrid con una valoración de 5 créditos (última acreditación 2019).
El objetivo del curso (formación y materiales) es que los profesionales que lo realizan puedan ponerlo en marcha en sus lugares de trabajo y presentar proyectos a entidades tanto públicas como privadas que estén interesadas en esta importante actividad para los mayores.
Información:
Centro de Prevención del Deterioro Cognitivo: mspcognitiva@madrid.es Tf. 915886789
Web: https://elcuatro.es/curso-de-evaluacion-y-entrenamiento-de-memoria-metodo-umam/
Para más información sobre el método UMAM: pinche aquí
Formación para profesionales del Servicio de Prevención, Promoción de la Salud y Salud Ambiental de Madrid Salud
Desde el Centro se han organizado y se ha participado en cursos de formación sobre deterioro cognitivo, alteraciones de memoria, pruebas de “screening” de deterioro cognitivo y evaluación de memoria y otras funciones cognitivas. Se ha dado formación teórico práctica sobre entrenamiento de memoria para mayores.
- Curso de psicopatología y estimulación cognitiva con Drogodependientes
Dirigido a profesionales del Instituto de Adicciones. Se han realizado 5 cursos.
- Curso de formación en deterioro cognitivo para Atención Primaria
Profesionales del Centro han participado en cursos de formación para medicina y enfermería promovidos por las unidades de formación de distintas áreas de Atención Primaria y la Agencia de Formación Laín Entralgo de la Comunidad de Madrid. Los temas han sido: deterioro cognitivo y pruebas de “screening” para Atención Primaria, Enfermedad de Alzheimer y otras demencias, envejecimiento, alteraciones de memoria y temas relacionados.
Investigación
El centro participa en varios Proyectos de Investigación:
Proyecto 1º:
Título del proyecto: “Aproximación multidisciplinaria al diagnóstico precoz de la enfermedad de Alzheimer: conectividad neurofuncional, neuropsicología y perfiles genéticos”.
Tres subproyectos:
- Bases genéticas de la alteración de la función ejecutiva en los pacientes con Deterioro Cognitivo Leve
- Conectividad anatómica medida por tensor de difusión en Deterioro Cognitivo Leve
- Medida de la conectividad funcional y efectiva por medio de la Magnetoencefalografía durante un paradigma de interferencia en memoria.
El Proyecto tiene una duración de 3 años y cuenta con financiación del Ministerio de Ciencia y Tecnología para la contratación de un becario ingeniero y a la realización de pruebas genéticas, MEG, Tensor de Difusión y otras.
Participan:
Unidad de Magnetoencefalografía (Centro de Tecnología Biomédica- Universidad Politécnica)
Servicio de Neurología del Hospital Clínico de San Carlos
Unidad de Genética del Hospital Clínico de San Carlos
Unidad de Memoria (Servicio de Geriatría del Hospital Clínico de San Carlos)
Centro de Prevención del Deterioro Cognitivo (Instituto de Salud Pública. Madrid Salud. Ayuntamiento de Madrid)
Proyecto 2º:
Título del Proyecto: Comprensión gramatical en el Deterioro Cognitivo Leve y en adultos mayores sanos: un estudio comparativo
El Proyecto tiene una duración de 3 años. Se ha firmado un Protocolo de Colaboración con el Departamento de Psicología Básica II (procesos cognitivos) de la Facultad de Psicología de la Universidad Complutense de Madrid.
Participan:
Departamento de Psicología Básica II (procesos cognitivos (Facultad de Psicología de la Universidad Complutense de Madrid)
Centro de Prevención del Deterioro Cognitivo (Instituto de Salud Pública. Madrid Salud. Ayuntamiento de Madrid)
Proyecto 3º
Título del Proyecto: Quejas de Memoria en los mayores: enfoque genético, neuropsicológico y de conectividad neurofuncional.
Tres subproyectos:
- Análisis de las Quejas de Memoria en los mayores: enfoque genético, neuropsicológico y de conectividad neurofuncional
- Valorar los cambios a nivel cognitivo y en la reorganización de las redes funcionales que produce el entrenamiento cognitivo en sujetos con Deterioro Cognitivo Leve y en normales con y sin quejas de memoria.
- Análisis de de las Quejas de Memoria en los mayores: valoración de la conectividad funcional con magnetoencefalografía en tareas de interferencia de memoria y olvido motivado
El proyecto ha sido aprobado por el Ministerio de Economía y Competitividad y cuenta con una subvención de dicho Ministerio.
Participan:
Unidad de Magnetoencefalografía (Centro de Tecnología Biomédica- Universidad Politécnica)
Servicio de Neurología del Hospital Clínico de San Carlos
Unidad de Genética del Hospital Clínico de San Carlos
Unidad de Memoria (Servicio de Geriatría del Hospital Clínico de San Carlos)
Departamento de Psicología Básica II (procesos cognitivos (Facultad de Psicología de la Universidad Complutense de Madrid)
Centro de Prevención del Deterioro Cognitivo (Instituto de Salud Pública. Madrid Salud. Ayuntamiento de Madrid)
C. Otros proyectos propios del centro:
- Estudio de la eficacia de la estimulación cognitiva para mejorar la memoria y otras funciones cognitivas.
- Estudios sobre quejas de memoria realizados con los datos de la Encuesta Madrid Salud.
- Adaptación y baremación de una prueba de denominación verbal (Test de Boston)
- Ensayo clínico para probar la posible eficacia de un suplemento alimenticio en la evolución del deterioro cognitivo
Noticias del Centro
30 Años trabajando en la prevención del deterioro cognitivo en la ciudad de Madrid
El 19 de septiembre se ha celebrado en CaixaForum la Jornada de Prevención del Deterioro Cognitivo, organizada por Madrid Salud, en la que se han expuesto las últimas acciones y estrategias del Ayuntamiento en esta materia. Se ha mostrado la trayectoria...
Jornada Alzheimer Centro Prevención Deterioro Cognitvo
[fusion_builder_container hundred_percent="no" equal_height_columns="no" menu_anchor="" hide_on_mobile="small-visibility,medium-visibility,large-visibility" class="" id="" background_color="" background_image="" background_position="center center"...
El Alcalde visita el Centro de Prevención del Deterioro Cognitivo de Madrid Salud
El 15 de diciembre el Alcalde de Madrid, José Luis Martínez Almeida, ha realizado un recorrido por las diferentes dependencias del recinto de Madrid Salud en Montesa 22, entre ellas, el Centro de Prevención del Deterioro Cognitivo. El motivo de su visita era mostrar...
Visita al Centro de Deterioro Cognitivo de la Delegada del área Gobierno de Portavoz, Seguridad y Emergencias
El día 3 de febrero, la Delegada de Seguridad y Emergencias María Inmaculada Sanz, visitó las instalaciones municipales de la calle Montesa, entre ellas el Centro de Prevención del Deterioro Cognitivo (CPDC). Le acompañaban el Gerente de Madrid Salud Antonio Prieto,...
REALIZACIÓN DE LA 55ª EDICIÓN DEL CURSO UMAM EN EL CPDC
Como otros años, desde 1997, ha tenido lugar el Curso de “Evaluación y Entrenamiento de Memoria. Método UMAM”, edición 55, dirigido a profesionales externos al Ayuntamiento de Madrid. Tiene una duración de 25 horas (teórico-prácticas). El curso lo imparten...
EL CPDC CELEBRA EL DÍA MUNDIAL DE LA SALUD MENTAL
El Día Mundial de la Salud Mental, que se celebra el 10 de octubre, es una oportunidad para concienciar y movilizar a la población acerca de cuestiones relativas a la salud mental. Para ello, el Centro de Prevención del Deterioro Cognitivo realizó diferentes...